Covid-19 Symptoms
What are the symptoms of COVID-19?
01.
Fever
Nisl tempus, sollicitudin amet, porttitor erat magna congue dui malesuada vestibulum.
02.
Tiredness
Ultrices et ultrices enim nunc, quis pellentesque sit mauris turpis augue vitae
03.
Dry Cough
Nisl tempus, metus, sollicitudin amet, porttitor erat magna congue dui malesuada vestibulum.
01.
Fever
Nisl tempus, sollicitudin amet, porttitor erat magna congue dui malesuada vestibulum.
02.
Tiredness
Ultrices et ultrices enim nunc, quis pellentesque sit mauris turpis augue vitae
03.
Dry Cough
Nisl tempus, metus, sollicitudin amet, porttitor erat magna congue dui malesuada vestibulum.
ESPECIALIDADES
Conheça Nossas Especialidades


Psiquiatria
Doenças Psiquiátricas são aquelas que afetam as emoções, comportamento, pensamento e nossa percepção do mundo, como por exemplo as depressões, alcoolismo e esquizofrenia. 0 diagnóstico é feito através de uma história clinica, isto é, uma conversa e alguns exames complementares de sangue e imagem. O tratamento consiste de orientações em relação ao estilo de vida, muitas vezes associadas a remédios ou psicoterapia. Normalmente os melhores resultados se dão no início dos sintomas, mas mesmo em casos avançados pode-se obter o desaparecimento completo dos mesmos.
Existem diversas doenças que podem ser tratadas pelo psiquiatra, tais como:
• Depressão
• Transtorno Afetivo Bipolar (antes conhecida como Psicose Maníaco Depressiva)
• Esquizofrenia e outras Psicoses
• Dependência de Álcool
• Dependência de Drogas
• Jogo patológico
• Transtorno Obsessivo Compulsivo
• Síndrome do Pânico
• Fobia social, Fobia específica
• Síndrome de Tourette
• Estresse pós-traumático
• Anorexia, Bulimia, comer compulsivo
• Insônia
• Alzheimer e outros problemas de memória
• Transtorno do Déficit de Atenção e Hiperatividade
• Problemas relacionados à sexualidade
• Autismo
• Deficiência Mental
• Distúrbios de personalidade
Muitas vezes as doenças psiquiátricas são uma intensificação de sintomas que quase todos passamos no dia-a-dia tais como tristeza e medo, mas que acabam atrapalhando muito a vida normal e cuja duração é muito prolongada. Em outros casos, os sintomas podem ser percebidos inicialmente no corpo, como por exemplo uma aceleração dos batimentos cardíacos na Síndrome do Pânico ou o cansaço e falta de apetite que podem estar presentes na Depressão. Por outro lado, doenças psiquiátricas podem estar associadas a outras doenças clinicas como os problemas da tireóide, tumores ou infecções no cérebro. Em caso de dúvida, deve-se passar por uma avaliação médica.
As doenças psiquiátricas são bastante freqüentes, chegando a acometer até 26% da população. Uma série de fatores podem causar ou desencadear um problema psiquiátrico como por exemplo nossa herança genética, a química cerebral, estilo de vida, problemas de saúde, acontecimentos que nos acometeram no passado e nossas relações com as outras pessoas.
O trabalho do psiquiatra pode ser complementado com o de outros profissionais tais como os Psicólogos, Terapeutas Ocupacionais, Neurologistas, Neurocirurgiões, e também com os grupos de auto-ajuda (Alcoólicos Anôninos, etc).
Nos últimos anos houve um grande avanço no tratamento, com o desenvolvimento de remédios mais eficazes e com menos efeitos colaterais, bem como novas técnicas psicoterapêuticas. Como resultado, na grande maioria dos casos são suficientes apenas consultas e orientações, sendo a internação ou a eletroconvulsoterapia indicadas em casos excepcionais e por curta duração
Psiquiatria
Psiquiatria
Neuropsicologia
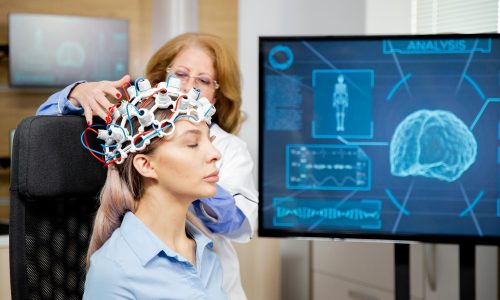
A neuropsicologia constitui uma área de conhecimento e prática clínica que tem como objetivo básico estabelecer a relação entre o cérebro e comportamento, investigando o funcionamento cognitivo, comportamental e emocional, do paciente que possui algum tipo de disfunção ou lesão cerebral.
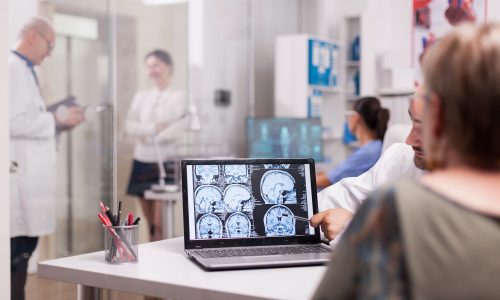
Diagnóstico
Trata-se de especialidade que visa o diagnóstico pré e pós operatório de pacientes portadores de epilepsias e tumores intracranianos, sendo de grande ajuda no diagnóstico de localização das lesões (com base nos déficits apresentados), das alterações de personalidade e do comportamento. Vale ressaltar, que tanto nestas patologias anteriormente citadas, quanto em patologias vasculares e traumatismo crânio-encefálico, a avaliação posterior torna-se importante, para verificar os déficits cognitivos apresentados e o impacto destes nas esferas da vida do paciente. Tal exame, pode também auxiliar no diagnóstico de quadros demenciais, como a doença de Alzheimer e também de quadros psiquiátricos.
Tratamento
Através da avaliação neuropsicológica pode-se traçar o perfil cognitivo e emocional, ou seja, conhecer as habilidades e dificuldades que o paciente apresenta em relação à orientação, atenção, concentração, percepção, linguagem, processamento de informações, capacidade de aprendizagem, memória, raciocínio, planejamento, funções motoras, iniciativa, assim como, aspectos relacionados à impulsividade, agressividade, depressão, ansiedade, etc.
Centro de Estudos
A Neuropsicologia consiste em uma área de conhecimento e prática clínica que tem como objetivo estabelecer relação entre o cérebro e o funcionamento cognitivo, comportamental e emocional. Utiliza-se de testes neuropsicológicos para delimitar as habilidades e dificuldades do indivíduo, visando além de auxiliar o diagnóstico médico, avaliar o impacto de medicações e estruturar um programa de reabilitação personalizado, com o intuito de proporcionar um melhor funcionamento e consequentemente auxiliar no restabelecimento da qualidade de vida.
Assim, o Prof. Dr. Raul Marino Jr. e sua equipe multidisciplinar propõem oCurso de Especialização em Neuropsicologia do Instituto de Doenças Neurológicas de São Paulo, uma Pós Graduação Lato Sensu, com excelente fundamentação teórica, atendimentos supervisionados e aulas práticas no Laboratório de Neuroanatomia do Hospital Beneficência Portuguesa.
Temos como objetivo oferecer formação consistente, sustentada na teoria e prática supervisionada, visando habilitar profissionais psicólogos para realizar avaliação neuropsicológica (uso de testes, escalas e elaboração de laudos) de pacientes psiquiátricos, neurológicos e neurocirúrgicos, assim como atuar como membro de equipe multiprofissional.
Curso reconhecido pelo Conselho Federal de Psicologia, com o nome Centro de Estudos em Neurociências Prof. Dr. Raul Marino Jr. – Instituto Neurológico de São Paulo.
Agende: Telefone e WhatsApp: (11) 3287-1130
Horário: Segunda a sexta-feira, das 9h às 18h. Alguns sábados sob agendamento especial.
Agendamento online: (11) 3287-1130
Neuropsicologia
Neuropsicologia
Neurologia
A Neurologia é o ramo da medicina que estuda a fisiologia, a patologia e o tratamento das doenças do sistema nervoso central e periférico.
Avc
O acidente vascular cerebral (AVC) é uma interrupção súbita do fluxo de sangue por uma artéria cerebral (AVC isquêmico) ou um extravasamento de sangue para o tecido cerebral (AVC Hemorrágico).
Os sintomas iniciais podem ser vários, o mais importante é a procura imediata de um pronto-socorro com suporte de neurologista para a intervenção mais breve possível sobre o quadro.
Atualmente, nos casos de oclusão aguda de uma artéria cerebral, se detectada em menos de três horas de instalação é possível promover-se a desintegração do coágulo de sangue que bloqueia a artéria através de trombolíticos, como o Alteplase, que são substâncias que dissolvem o coágulo se administradas em tempo hábil por via endovenosa ou intra-arterial por meio de cateterismo.
Como sintomas mais característicos temos:
• Perda súbita de força em um dos lados do corpo
• Perda da fala ou compreensão da fala
• Perda da visão completa de um olho ou de metade do campo visual de ambos os olhos
• Perda de consciência
• Convulsões
• Perda da coordenação
• Desequlíbrio para andar
Há várias doenças que predispõem a lesões arteriais que podem causar AVC, entre elas devemos lembrar a hipertensão arterial sistêmica, o diabetes melitus, o tabagismo, hiperlipidemia (colesterol ou triglicérides altos), doenças cardiovasculares como infarto, cardiomegalias, arritmias cardíacas, doenças valvulares, propensão familiar, doenças genéticas etc.
Uma vez acontecido o AVC, deve-se instalar tratamento imediato na expectativa de reverter o quadro se houver condições ou estabelecer medidas de suporte para a recuperação mais completa possível.
É fundamental compreender que quem teve um AVC tem grandes chances de ter um segundo AVC caso não se faça o devido tratamento profilático.
Para a prevenção secundária do AVC existem medidas clínicas e cirúrgicas. As medidas clínicas incluem o controle estrito do diabetes, da hipertensão e da hipercolesterolemia, suspensão do tabagismo e também medidas específicas como o uso de antiagregantesplaquetários ou anticoagulantes orais que visam a diminuição da formação dos coágulos que bloqueiam as artérias cerebrais. Entre as medidas cirúrgicas podemos citar as endarterectomias e os procedimentos de radiologia intervencionista, como a angioplastia e/ou stent de artérias cervicais e intra-cranianas.
Às vezes o AVC pode ser o primeiro sintoma de uma lesão estrutural cardíaca que necessite tratamento clínico ou cirúrgico.
Em hospitais, como a Beneficência Portuguesa de São Paulo, nossa Unidade de Terapia Intensiva é dedicada exclusivamente aos transtornos de ordem neurológica.
O pronto atendimento de distúrbios neurológicos como o AVCI ou AVCH podem significa grandes diferenças grandes de prognóstico, com maior ou menor seqüela e até a reversão completa de casos selecionados.
Doenças
Enxaqueca e Outras Cefaléias
Cefaleia é o termo genérico dado em neurologia para qualquer tipo de dor de cabeça. As duas mais frequentes são a cefaleia tensional, decorrente de stress e contração prolongada da musculatura flexora do tronco e membros e a cefaleia do tipo migrânea – a famosa enxaqueca.
O termo migrânea vem de hemicrânia, pois uma das características marcantes da enxaqueca é que ela acomete normalmente um lado do crânio. Contudo há variações e a enxaqueca pode se espalhar por toda a cabeça e também há outros tipos de cefaleia que podem se restringir a um lado do crânio.
Existem mais de cinquenta tipos de cefaleia que se encaixam em treze tópicos da classificação da InternationalHeadacheSociety. O diagnóstico depende de uma consulta minuciosa com um neurologista. Para a classificação precisa e melhor tratamento da cefaleia é fundamental uma anamnese detalhada, especificando-se características como duração, intensidade, localização, periodicidade, horários preferenciais, fatores de melhora e de piora, desencadeantes, sintomas concomitantes, aura e pródromo etc.
O exame físico neurológico complementa a história, apontando para alterações anatômicas ou funcionais. Por fim, os exames de laboratório e imagem desempenham, na maior parte das vezes, um papel secundário, para confirmar o diagnóstico clínico. Pela sociedade internacional de cefaleia, dores de cabeça com mais de cinco anos de evolução, com característica mantida e sem indícios de comprometimento orgânico, dispensam a realização de exames como tomografia para o seu tratamento.
Contudo, o fato de uma dor de cabeça não ser decorrente de lesões estruturais no sistema nervoso central, como AVC, aneurismas, tumores cerebrais, lesões de nervos periféricos não significa que a mesma não mereça tratamento especializado, tendo em vista que mesmo uma simples dor de cabeça tensional pode ser motivo de prejuízos nas relações familiares, sociais e queda do desempenho profissional.
Então, quando devemos procurar um neurologista?
Como orientação geral, podemos aconselhar a procura de um atendimento especializado sempre que a dor de cabeça for recente (menos de seis meses), que comprometa suas tarefas habituais, se apresente mais de uma vez por semana, for intensa, estiver acompanhada de náuseas e vômitos, principalmente pela manhã. Cefaleias que se apresentam acompanhadas de febre merecem atendimento de pronto-socorro, assim como aquelas acompanhadas de rigidez na nuca, alterações neurológicas súbitas com perda de força nos membros e ainda quando há perda de consciência ou crise convulsiva.
Mas há casos particulares que também demandam atendimento especializado. Imaginemos uma pessoa adulta que a cada quinze ou vinte dias tem uma dor de cabeça do tipo enxaquecosa que lhe impede de ir ao trabalho e compromete seu desempenho por dois ou três dias. Além do diagnóstico adequado, é necessário um tratamento que vise não apenas o controle da dor quando ela aparece, mas também uma forma de prevenir seu início e diminuir sua frequência.
O papel do neurologista será o de determinar exatamente o tipo de dor e escolher uma das várias opções de tratamento profilático, controlando os sintomas do paciente.
Além das medidas terapêuticas tipo medicamentosas, há também tratamentos auxiliares não medicamentosos que incluem atividade física orientada, hidroginástica, caminhadas, uma boa administração de trabalho/lazer, orientação psicológica habilitada, orientação dietética e mesmo tratamentos ortodônticos e de mandíbula.
De qualquer forma, sempre que não se tenha um diagnóstico exato do tipo de dor de cabeça, a avaliação neurológica mostra-se de grande valor.
Vejamos os tópicos da classificação internacional das Cefaleias Primárias (que não provêm de lesões estruturais do sistema nervoso central ou periférico) e das Cefaleias Secundárias (decorrentes de lesões orgânicas).
A- Cefaleias Primárias
1- Migrânea
2- Cefaleia tensional
3- Cefaleias em salvas e hemicrânia paroxística crônica
4- Outras cefaléias não associadas com lesões estruturais
B- Cefaléias Secundárias
1- Cefaleia associada com traumatismo cranio-encefálico
2- Cefaleia associada com transtornos vasculares
3- Cefaleia associada com transtornos intracranianos não vasculares
4- Cefaleia associada com o uso de substâncias ou sua abstinência
5- Cefaleia associada com infecção não encefálica
6- Cefaleia associada com transtornos metabólicos
7- Cefaleia ou dor facial associados com alterações do crânio, do pescoço, dos olhos, dos ouvidos, do nariz, dos seios, da face, dos dentes, da boca ou de outras estruturas, faciais ou cranianos
8- Neuralgias cranianas, dor dos troncos nervosos e dor por desaferentação
9- Cefaleias não classificáveis
Epilepsia
Leia sobre nossa CLÍNICA DE EPILEPSIA.
Hidrocefalia
Hidrocefalias são acúmulos do líquido cefalorradiano (LCR) ou líquor dentro do cérebro. Esse líquido, o mesmo obtido quando se punciona a coluna lombar em anestesias “raqui” ou para diagnósticos de meningite, é natural do sistema nervoso. Nas hidrocefalias, as cavidades naturalmente cheias de LCR se dilatam e causam sintomas como dor de cabeça intensa, visão dupla, sonolência excessiva e torpor. Crianças pequenas que têm as fontanelas (moleiras) abertas, apresentam aumento progressivo e anormal do crânio.
Tratamento
O tratamento mais comum das hidrocefalias é através de cirurgias chamadas de derivações, ou seja, que derivam o LCR das cavidades onde naturalmente se represa e drenam para outras cavidades do corpo, diminuindo assim o excesso de líquido dentro dos ventrículos. A drenagem é feita por cateteres delicados que têm em seu trajeto uma válvula que controla a quantidade de líquido que deve ser drenada. Há grande diversidade de válvulas disponíveis nos dias atuais, sendo necessário escolher a que melhor deve se adaptar a cada paciente. A cirurgia mais frequentemente realizada é a derivação ventrículo peritoneal, quando o cateter é colocado de modo a drenar o LCR dos ventrículos para a cavidade abdominal.
Exames
Há um novo método para tratamento das hidrocefalias não comunicantes, chamado neuroendoscopia. Esse novo método depende de uma aparelhagem própria de alta tecnologia e equipe experiente em seu uso. Permite o tratamento da hidrocefalia através de uma abertura pequena e colocação do sistema guiado por vídeo. Uma microcirurgia é realizada na qual o neurocirurgião desobstrui o trajeto do LCR ou abre uma membrana, formando um novo trajeto. Isso permite que o LCR encontre seu caminho para o ponto em que é absorvido. A grande vantagem desse método é que o paciente fica livre de uma válvula de derivação e de suas potenciais complicações. Além disso, o LCR é drenado de forma mais natural. As características individuais de cada paciente devem ser levadas em conta antes de optar-se pelo método mais adequado de tratamento.
Neuropatias Periféricas
As neuropatias são afecções que acometem os nervos periféricos que se estendem da medula ou do tronco encefálico até as extremidades. Se os nervos periféricos funcionam corretamente somos capazes de contrair os músculos de forma ordenada em termos de força e de delicadeza e precisão de movimentos, também são os nervos os responsáveis pela percepção de estímulos como o calor, o tato, a temperatura, a vibração e a dor, transmitindo-os ao sistema nervoso central onde as informações são processadas e interpretadas. Também há nervos que se destinam ao coração, aos vasos sanguíneos, ao aparelho digestivo, à bexiga e aparelho respiratório controlando a pressão, a frequência cardíaca, os movimentos intestinais, a micção, ereção etc.
Por comprometerem os nervos periféricos, as neuropatias produzem sintomas motores como a perda de força, sintomas sensitivos como diminuição da sensibilidade tátil, dolorosa ou hipersensibilidade com dor neuropática, formigamentos e ainda podem levar a alterações autonômicas, com descontrole da pressão arterial, da sudorese, do lacrimejamento, da temperatura entre outros.
Os sintomas de neuropatias habitualmente se instalam de forma gradual, progredindo lentamente, mas há situações mais graves como a polirradiculoneurite aguda ou a porfiria aguda intermitente em que os sintomas se desenvolvem mais rapidamente, ao longo de dias ou horas, ocasionando até dificuldades respiratórios e requerendo internação neurológica imediata, muitas vezes em ambiente de UTI.
Uma das causas mais frequentes de neuropatia periférica é o diabetes mellitus que pode se manifestar predominantemente como dores e queimação nos pés, principalmente no período noturno, mas também como alterações mais difusas ou mais localizadas como a plexite lombar.
Outras causas incluem as deficiências nutricionais, as doenças autoimunes como o lupus eritematoso sistêmico e a PRN crônica, neuropatias degenerativas hereditárias, traumas, distúrbios metabólicos adquiridos ou congênitos.
Em todas as causas de neuropatia o acompanhamento neurológico é fundamental tanto do ponto de vista de diagnóstico como de tratamento, melhorando as lesões reversíveis, auxiliando na reabilitação dos pacientes com sequela, prevenindo novos surtos em casos como os da porfiria e mesmo provendo orientação e aconselhamento genético.
Sincope e Distúrbio
Tumores do Sistema Nervoso
Neurologia
Neurologia
Neurocirurgia e Radiocirurgia
Dor Crônica e Procedimentos Neurocirúrgicos
Frente às dificuldades no controle dos quadros dolorosos através de medicações convencionais ou especiais, medidas físicas (fisioterapia) e terapias adjuvantes (acupuntura, psicoterapia), dor associada à progressão de câncer, certos tipos de dor facial ou em segmentos do corpo, pode-se indicar procedimentos de competência do neurocirurgião para modificar, amenizar ou tratar a evolução do quadro.
Os procedimentos neurocirúrgicos para dor podem ser divididos em:
- Ablativos: lesão irreversível de estruturas neurais
-
Dor relacionada a distonia, rigidez e postura.
-
Tratamentos funcionais:
-
Estimulação cerebral profunda (DBS)
-
Estimulação espinhal complementarNão ablativos: sem lesão permanente e com potencial reversibilidade
-
-
Tipos de Dor Tratáveis por Procedimentos Neurocirúrgicos
1. Neuralgia do Trigêmeo
-
Dor facial intensa, em choque, unilateral, nos territórios do nervo trigêmeo (face, mandíbula, testa).
-
Pode ser tratada com:
-
Radiocirurgia estereotáxica (como Gamma Knife)
-
Descompressão microvascular
-
Termocoagulação ou balão percutâneo
-
Lesão por radiofrequência
-
2. Dor Lombar Crônica (Lombalgia) e Ciática (Lombociatalgia)
-
Dor de coluna persistente, irradiando ou não para as pernas.
-
Tratamentos possíveis:
-
Estimulação medular (SCS – Spinal Cord Stimulation)
-
Cirurgia descompressiva ou artrodese
-
Bloqueios e rizotomias
-
3. Dor Cervical Crônica (Cervicalgia) com ou sem Irradiação
-
Dor na região do pescoço e ombros, podendo irradiar para os braços.
-
Tratamentos incluem:
-
Rizotomia cervical
-
Estimulação medular ou cervical
-
Cirurgias descompressivas ou de estabilização
-
4. Dor Oncológica Incontrolável
-
Dor relacionada a tumores malignos ou metástases que não respondem a opioides ou outros recursos clínicos.
-
Abordagens possíveis:
-
Cordotomia (lesão seletiva da via espinotalâmica)
-
Radiocirurgia para metástases cerebrais e ósseas
-
Implantes de bomba intratecal para morfina ou baclofeno
-
Estimulação cerebral ou espinhal paliativa
-
5. Síndrome de Dor Complexa Regional (SDCR / Distrofia Simpático-Reflexa)
-
Dor intensa, contínua, de caráter autonômico, após trauma ou cirurgia.
-
Tratamentos neurocirúrgicos:
-
Estimulação da medula espinhal
-
Simpatectomia por radiofrequência
-
Técnicas ablativas em casos refratários
-
6. Dor Neuropática Central
-
Dor causada por lesões do sistema nervoso central (ex: AVC, esclerose múltipla, trauma raquimedular).
-
Possibilidades terapêuticas:
-
Estimulação talâmica (DBS)
-
Lesões talâmicas seletivas (talamotomia)
-
Estimulação medular ou cortical motora
-
7. Neuralgia Occipital
-
Dor na região posterior da cabeça e pescoço, geralmente associada ao nervo occipital maior.
-
Abordagens incluem:
-
Bloqueios anestésicos
-
Neurotomias por radiofrequência
-
Estimulação de nervo occipital
-
8. Dor Fantasma (após amputações)
-
Dor na região de membros amputados, com sensação de presença dolorosa do membro.
-
Tratamento:
-
Estimulação cortical motora
-
Estimulação medular
-
Terapias multimodais com suporte neurocirúrgico
-
9. Radiculopatias Severas (compressões nervosas crônicas)
-
Dor irradiada (braços ou pernas) por compressão nervosa que não responde a tratamento clínico.
-
Soluções cirúrgicas:
-
Foraminotomias, discectomias, artrodeses
-
Rizotomias ou neurotomias seletivas
-
10. Dor pós-herpética
-
Dor persistente após infecção pelo herpes zóster, geralmente em idosos.
-
Tratamentos avançados:
-
Estimulação medular
-
Bloqueios neurolíticos ou termocoagulação
-
11. Dor Refratária em Parkinson e Doenças do Movimento
A escolha depende do tipo de dor, localização, grau de acometimento funcional e histórico clínico. Tais procedimentos são realizados em centro cirúrgico especializado e por equipe multidisciplinnar própria com neurocirurgiões e anestesistas especializados em dor. Realizados gralmenrte na região da coluna vertebra, como procedimento paliativo ou definitivo.
Coluna Vertebral
A coluna compreende todo o envoltório ósseo (vértebras), os discos intervertebrais, os ligamentos e músculos que protegem um tecido muito delicado – a medula espinhal – por onde passam muitos dos impulsos nervosos provenientes do cérebro para o corpo. Da medula saem as raízes nervosas e os nervos que levam as informações para os músculos, pele e órgãos internos.
As doenças da coluna vertebral e medula espinhal podem ser divididas em traumáticas e não traumáticas, congênitas ou adquiridas, ou divididas por segmento anatômico envolvido (cervical ou lombar, por exemplo).
Condições Tratadas:
- Hérnia de Disco
- Tumores
- Traumatismos
- Crânio Cervicais
- Espondilolistese
- Dor
Muitos destes problemas podem ser tratados através de tecnicas minimamente invasivas da coluna vertebral como endoscpopia ou cirurgia endoscópica da coluna vertebral (cervical torácica ou lombar) ou mesmo por meio de técnica não invasiva como tácnicas ablativas com uso de radiocirurgia quando bem indicadas.
Neurocirurgia Funcional
A neurocirurgia funcional visa restabelecer a função neurológica do paciente por meio de tratamento cirúrgico. As condições tratadas por essa especialidade são:
- Epilepsia
- Doença de Parkinson
Procedimentos realizados:
- Intervenções para Distúrbios de Movimento
- Hemisferectomias e Calosotomias
- Neurocirurgia do Lobo Temporal
- Tratamentos Paliativos
- Remoção de Lesão Cortical
Atualmente, muitos deste procedimentos podem ser realizados sem necessidade de cirurgia aberta, por técnica robotica minimamente ou não invasiva atréves de radiocirurgia combinada a robótica em radiocirurgia em neurocirurgia. Poucas equipes especializads possuem esta expertise no brasil e no mundo
Hipófise e Neuroendocrinologia
O neuroendocrinologista trabalha com uma equipe multidisciplinar composta por neurocirurgiões funcionais, neurologistas, psicólogos, psiquiatras, e acompanha cirurgias da glândula hipófise, pineal e hipotálamo, dando prosseguimento ao tratamento pós-operatório.
Tumores Tratados:
- Tumores Não Funcionantes da Hipófise
- Tumores do Hipotálamo
- Tumores da Glândula Pineal
- Craniofaringeoma
Doença de Parkinson
O Mal de Parkinson é uma doença degenerativa do sistema nervoso central que compromete os circuitos motores dos gânglios da base.
Sintomas:
- Rigidez motora
- Lentidão de movimentos
- Tremor de repouso
- Perda de equilíbrio
Tratamentos:
- Clínicos
- Cirúrgicos (incluindo estimulação cerebral profunda)
Atualmente, muitos deste procedimentos podem ser realizados sem necessidade de cirurgia aberta, por técnica robotica minimamente ou não invasiva atréves de radiocirurgia combinada a robótica em radiocirurgia em neurocirurgia. Poucas equipes especializads possuem esta expertise no brasil e no mundo
Tumores Cerebrais
Os tumores cerebrais são formações anômalas que podem crescer e invadir tecidos vizinhos. Quanto maior o grau de desdiferenciação, mais agressivo o tumor.
Abordagens:
- Diagnóstico precoce
- Cirurgia
- Radiocirurgia
Doenças Vasculares e Aneurismas Cerebrais
Diagnóstico, tratamento e prevenção de doenças cerebrovasculares como:
- Aneurismas Cerebrais
- Hemorragias Meníngeas
- Malformações Arteriovenosas
Especialidades e Áreas de Atuação
🔹 Tumores Intracranianos: Gliomas, meningiomas, metástases cerebrais, tumores da pineal, ventrículos e base do crânio, adenomas hipofisários
🔹 Aneurismas Cerebrais e MAVs: Tratamento cirúrgico, endovascular ou radiocirúrgico com equipe multidisciplinar
🔹 Radiocirurgia Estereotáxica: Para tumores, neuralgia do trigêmeo, MAVs e doenças funcionais
🔹 Neurocirurgia Robótica: Aplicada em centros especializados em SP – veja o vídeo sobre neurocirurgia robótica no YouTube
🔹 Coluna Vertebral: Hérnia de disco, estenose, dor crônica, lombalgia e ciatalgia
🔹 Distúrbios do Movimento: Parkinson, tremores essenciais, DBS
🔹 Hidrocefalia: Diagnóstico diferencial com demências, tratamento com válvulas
🔹 Dor Neuropática: Dor crônica e estrutural
Dr Thalles Zaccarelli Balderi
Residência médica em Neurocirurgia no Hospital Santa Paula. Título de especialista pela Sociedade Brasileira de Neurocirurgia e MEC. Estágio em radiocirurgia na Rede D’Or em equipe de referencia. Formacao basica como físico médico, integrando medicina, inovação e tecnologia.
Localização e Atendimento
Consultório Particular: Av. Angélica, 2530 – São Paulo – SP
Telefone e WhatsApp: (11) 3287-1130
Segunda a sexta-feira, das 9h às 18h. Alguns sábados com agendamento especial.
Agendamento online: (11) 3287-1130
Resumos
Títulos:
- Neurocirurgião em São Paulo
- Especialista em Tumores Cerebrais
- Hérnia de Disco? Avaliação Cirúrgica e tratamento minimamente invasivo endoscopico
- Tratamento para Aneurismas Cerebrais
- Neurocirurgia Robótica Avançada em radiocirurgia
- Dor na Coluna? Agende Avaliação neurocirurgia endoscopica
- Dor lombar tratamento cirurgico endoscopico minimamente invasivo
Descrições:
- Tratamento de tumores cerebrais, coluna, aneurismas e dores crônicas. Agende agora.
- Radiocirurgia, cirurgia robótica e neurocirurgia minimamente invasiva. Atendimento em SP.
Extensões:
- Tumores cerebrais e hipófise
- Dor lombar e hérnia de disco
- Neurocirurgia minimamente invasiva
- Radiocirurgia estereotáxica
- Robótica em neurocirurgia
- Aneurismas e MAVs
- Parkinson e tremores
- Avaliação para hidrocefalia
SEO – Palavras-chave Estratégicas
Tumores Cerebrais: neurocirurgião para tumor cerebral, tratamento de meningioma, cirurgia para hipófise SP
Coluna Vertebral: neurocirurgião para hérnia de disco lombar, dor na lombar SP, cirurgia de coluna minimamente invasiva
Radiocirurgia: radiocirurgia para tumor cerebral SP, neurocirurgião especialista em radiocirurgia
Aneurismas e MAVs: cirurgia de aneurisma cerebral SP, neurocirurgia vascular
Parkinson e Tremores: neurocirurgia funcional SP, tratamento de tremores e estimulação cerebral profunda
Hidrocefalia: neurocirurgião para hidrocefalia em idosos, demência por hidrocefalia, cirurgia com válvula para hidrocefalia
Dor Neuropática: neurocirurgia para dor crônica, avaliação de dor lombar e cervical
Dr. Thalles Zaccarelli Balderi
Neurocirurgião | CRM-SP: 149.408 | RQE: 103.957
**Radiocirurgia e Tumores Cerebrais, Aneurismas, Hidrocefalia, Neurocirurgia Funcional, Cirurgia para Movimentos Anormais como Parkinon, Epilepsia, Radiocirurgia, Dor na Coluna Vertebral, Hernia de Disco Cervicais e Lombares e Neurocirurgia Robótica Combinados. **Dr. Thalles Zaccarelli Balderi é médico neurocirurgião com formação sólida e atuação destacada no tratamento de doenças complexas do sistema nervoso central e periférico. Possui experiência médica, sendo pesquisador com trajetória acadêmica ligada à inovação tecnológica em neurocirurgia, especialmente na aplicação de robótica e radiocirurgia estereotáxica.
Com experiência clínica, cirúrgica e científica, é reconhecido por oferecer abordagens modernas, minimamente invasivas e personalizadas para cada caso.
Agende sua consulta com o Dr. Thalles Zaccarelli Balderi
Excelência em neurocirurgia com tecnologia, precisão e cuidado.
Telefone e WhatsApp: (11) 3287-1130
Neurocirurgia e Radiocirurgia
Neurocirurgia e Radiocirurgia
Epilepsia
Cirurgia para Epilepsia
Grande parte das epilepsias está associada a presença de lesões cerebrais. O tratamento cirúrgico consiste na remoção da lesão preservando o cérebro e suas funções. As cirurgias mais freqüentes em serviços especializados em epilepsia são a ressecção temporal anterior (lobectomia temporal), as remoções de lesões corticais guiadas por eletrocorticografia e as hemisferectomias. Existem ainda procedimentos paliativos que visam facilitar o controle das crises, sem no entanto ter a intenção de as curar.
A epilepsia se caracteriza por crises convulsivas de repetição. É um sintoma frequente que acomete em torno de 1 a 2% da população em geral. Além disto, cerca de 4% das pessoas, ou seja, uma em cada 25, já apresentou pelo menos uma crise convulsiva na vida (se não houver crises de repetição não podemos caracterizar como epilepsia, daí a diferença nos números).
Causa e Tratamento
As crises convulsivas se originam de focos ou regiões de mau funcionamento do cérebro. Eventualmente todo o cérebro pode estar comprometido. Este mau funcionamento pode ser decorrente de inúmeras doenças. Algumas são alterações reversíveis, como por exemplo, variação na quantidade de sal das células, outras presentes desde o nascimento, como as malformações do cérebro. Existem também epilepsias associadas à presença de lesões graves, potencialmente fatais, como tumores ou hemorragias cerebrais. Do ponto de vista do paciente, descobrir a doença que causa suas crises é fundamental.
Vale a pena ressaltar que ter epilepsia não implica obrigatoriamente em ter distúrbios de comportamento ou retardo mental. Apesar do preconceito que envolve a doença, existem vários profissionais de todas as áreas que têm epilepsia e usam medicação regularmente.
A função do médico que trata pacientes com epilepsia não se resume no controle das crises, inclui também investigar a doença que as gera.
Existe hoje um extenso arsenal para se tratar crises epilépticas que controlam a grande maioria dos pacientes. Além disso, várias medicações foram lançadas no mercado nos últimos anos com resultados promissores. Nos casos onde existe falha terapêutica com medicação existe ainda a opção do tratamento cirúrgico. O desenvolvimento tecnológico e a melhoria dos métodos diagnósticos têm tornado os tratamentos medicamentosos e as cirurgias cada vez mais seguras e eficientes.
História
As crises convulsivas são descritas na literatura desde os primórdios da escrita. Há mais de 4000 anos já existiam relatos em textos sumérios e egípcios de crises convulsivas. As causas destas crises eram imputadas a espíritos. Apenas no século VI antes de Cristo, a escola hipocrática na Grécia sugeriu que a epilepsia tinha uma causa orgânica, provavelmente de origem no cérebro. Infelizmente, a crença nos “espíritos maus” causando epilepsia prevaleceu na cultura mundial. Somente com o fim da idade media o cérebro voltou a ser revisto como possível causa de doenças.
No final do século XIX a escola inglesa deu grandes contribuições na descrição do quadro clínico e origem de diferentes tipos de epilepsia. Nesta época também surgiram as primeiras cirurgias para remover cicatrizes cerebrais que causavam crises convulsivas.
O grande salto no estudo das epilepsias aconteceu com o desenvolvimento do eletroencefalograma (EEG) em 1929 por um pesquisador alemão. Devido a Segunda Guerra Mundial o aprimoramento do EEG acabou ocorrendo nos Estados Unidos e Canadá.
No Canadá foi criado um dos maiores centros de estudo dedicado ao cérebro no mundo, o Instituto Neurológico de Montreal. Em Montreal foram descritas várias doenças junto com os tratamentos clínicos e cirúrgicos associadas a crises convulsivas. Até a década de 1980 poucos centros no mundo trabalhavam com tratamento cirúrgico e clínico das epilepsias. O alto custo das instalações e os poucos profissionais com formação adequada contribuíam para este quadro. No Brasil o primeiro serviço multidisciplinar criado para o tratamento das epilepsias foi criado em 1971 no Hospital das Clínicas de São Paulo, chefiado pelo Professor Dr. Raul Marino Junior.
No final da década de 1980 surgiram as primeiras Ressonâncias Magnéticas e novas técnicas de filmagem e investigação das crises, que levaram a um melhor conhecimento das doenças ligadas às epilepsias,com um custo mais acessível, levando tratamentos mais adequados a um maior contingente da população. A queda do custo também possibilitou surgimento de novos centros em todo o mundo, o que tem contribuído cada vez mais para os bons resultados alcançados no tratamento desta patologia.
Classificação das Epilepsias
A epilepsia se caracteriza por crises convulsivas de repetição. No entanto, existem vários tipos de crises. Algumas são muito evidentes, como as do tipo grande mal, onde o paciente cai e se debate no chão. No outro extremo existem crises tão sutis que são percebidas apenas por familiares acostumados com os sintomas.
As crises convulsivas devem ser encaradas como sintomas e não como doença. Desta maneira deve-se sempre pesquisar a doença por detrás da epilepsia.
Para investigarmos as doenças que causam epilepsias é necessário que conheçamos bem os vários tipos de crises e as doenças a elas relacionadas. Sabemos que alguns tipos de crises são encontrados com mais freqüência em certas doenças.
É importante o esclarecimento sobre alguns conceitos essenciais para a compreensão das epilepsias. Iremos dividir o capítulo em três tópicos: os tipos de crise e as síndromes epilépticas.
Tipos de crise
As crises convulsivas são a forma mais básica de apresentação das epilepsias. Como foi dito acima, a epilepsia se caracteriza por crises convulsivas de repetição. Um determinado paciente pode apresentar apenas um ou vários tipos de crise. A descrição precisa do quadro, além de como e qual parte do corpo ela acomete inicialmente é peça fundamental para se chegar ao conhecimento de sua causa.
De uma maneira inicial classificamos as crises como generalizadas ou focais. O conceito de focal ou generalizada diz respeito ao envolvimento pela crise de parte ou totalidade do cérebro. Existem ainda crises onde não é possível determinar se elas têm início focal ou generalizado. Elas serão tratadas em seção separada.
Crises Generalizadas
As crises generalizadas podem ser primariamente ou secundariamente generalizadas. As crises secundariamente generalizadas são na realidade crises focais e serão descritas na seção de crises focais.
Crises primariamente generalizadas
As crises do tipo primário acometem o cérebro como um todo desde o seu início. Usualmente os pacientes perdem a consciência de maneira repentina, sem sinal prévio, e só sabem que tiveram crise após ela ter passado. Durante os momentos em que estão inconscientes, os pacientes podem apresentar contrações musculares em todo o corpo ou simplesmente “sair do ar” por alguns segundos. As crises generalizadas primárias são classificadas em ausências típicas, ausências atípicas, crises mioclônicas, crises tônicas, crises tônico-clônicas e crises atônicas.
A-) Ausência típica (também chamada de pequeno mal): crise caracterizada por perda súbita da consciência, interrupção das atividades em andamento e parada do olhar. Usualmente o paciente pára repentinamente de falar, comer ou andar e fica estático. Após alguns segundos retorna a suas atividades sem notar que teve crise. O EEG habitualmente mostra complexos espícula onda de 3 Hz simétricos e bilaterais.
B-) Ausência atípica: neste tipo de ausência a perda e a volta da consciência costumam ocorrer de maneira menos abrupta. O paciente pode também apresentar esboço de movimentos durante a crise. O EEG costuma ser mais variado e mostra complexos espícula onda irregulares ou outras atividades paroxísticas, normalmente de padrão assimétrico.
C-) Crise mioclônica: crises caracterizadas por contrações súbitas, tipo choque, acometendo extremidades ou grupos musculares. Ocorrem mais freqüentemente a noite, no início do sono, ou pela manhã após o acordar. O paciente costuma deixar cair objetos das mãos durante as crises. Nem toda mioclonia é relacionada a epilepsia. O EEG mostra complexos espículas ondas ou ondas agudas.
D-) Crise clônica: crise onde os membros se batem de maneira ritmada, com amplitude mais ou menos constante e envolvem os dois lados do corpo. O paciente pode apresentar intensa salivação. Em geral este tipo de crise faz parte de um quadro onde o paciente inicia com uma crise clônica, evoluiu para uma crise tônica e volta a apresentar movimentos clônicos. Outras vezes a crise se inicia com uma crise tônica e evolui para movimentos clônicos.
E-) Crise tônica: estas crises se caracterizam por contração lenta dos músculos, em alguns casos pode haver extensão dos membros superiores. Um grito costuma preceder o período em que o paciente pára de respirar, os olhos ficam parados, ingurgitados e podem se desviar junto com a cabeça para um dos lados, os lábios ficam azulados . O paciente costuma cair e com freqüência se machuca pois cai rígido ao solo sem se proteger.
F-) Crise tônico-clônica -TCG- (também chamada de grande mal): também chamada de crise tipo grande mal, ela é dos quadros mais dramáticos em medicina. Neste tipo de crise o paciente inicia com uma crise tônica, como descrita acima e evolui para uma crise clônica.
G-) Crise atônica: como o próprio nome diz, esta crise inicia com perda súbita do tônus de todos músculos do corpo levando a imediata queda do paciente ao solo. Ao contrário da queda associada as crises tônicas, nesta crise o paciente cai flácido aumentando as chances de bater com o rosto na mesa ou mesmo no chão. Alguns pacientes que apresentam este tipo de crise com freqüência usam capacetes para evitar ferimentos graves.
Crises secundariamente generalizadas
Ocorrem devido a propagação das crises focais. Elas usualmente começam em apenas uma parte do corpo, como por exemplo a mão ou o rosto, e desencadeiam crises que acabam por acometer todo o corpo. As crises generalizadas secundárias se apresentam como crises do tipo grande mal (TCG) e podem ser confundidas com as crises primariamente generalizadas quando a propagação ocorre de maneira muito rápida,. As síndromes associadas a este tipo de crise serão discutidas na seção das crises focais.
Crises focais
As crises focais acometem inicialmente apenas uma parte do cérebro. No entanto, elas podem se propagar após alguns segundos e envolver todo o cérebro, levando a crises secundariamente generalizadas. Quando as crises focais se generalizam, isto é, se propagam para todo o cérebro, elas se tornam do tipo grande mal (tônico-clônico generalizadas ou TCG) . Eventualmente, durante sua propagação a crise vai se modificando. No século XIX um neurologista inglês chamado Hughlings Jackson descreveu uma crise acometendo inicialmente a mão que propagava sucessivamente para o braço, o rosto, a perna e finalmente se generalizava. Esta crise foi chamada de marcha Jacksoniana e ilustra um foco irritativo envolvendo progressivamente as áreas adjacentes até acometer o cérebro como um todo. Sabemos no entanto que esta “marcha” pode parar em qualquer momento sem necessariamente se generalizar.
As crises focais podem se manifestar de inúmeras maneiras dependendo do local afetado inicialmente. O exemplo da marcha Jacksoniana é um caso típico de envolvimento da área do cérebro comprometida com os movimentos. Caso o foco envolvesse a área da visão as crises poderiam se iniciar com manchas coloridas ou se o foco acometesse áreas de sensibilidade os sintomas seriam apenas formigamentos ou alterações da sensibilidade em determinadas partes do corpo. Podemos concluir que as crises focais se manifestam de maneira muito mais variada que as crises generalizadas, além disto, as manifestações clínicas iniciais são importantes para definirmos o local que se encontra irritado no cérebro. Vale a pena lembrar que determinas áreas do cérebro são relativamente silenciosas, ou seja, não são associadas a sintomas clínicos evidentes, desta forma a crise é percebida somente quando há a generalização. Assim, crises focais podem eventualmente se manifestar muito semelhantes às generalizadas.
As crises focais são classificadas de acordo com o comprometimento ou não da consciência. Elas podem crises parciais simples, quando não há comprometimento da consciência ou crises parciais complexas, quando há comprometimento. Usualmente as crises focais não duram mais que alguns segundos ou poucos minutos. As crises focais podem apresentar sintomas muito variados dependendo da parte do cérebro acometida.
A-) Crises parciais simples: neste tipo de crise não há perda da consciência. Os sintomas podem variar enormemente dependendo do local do cérebro acometido. Para facilitar a localização de onde a crise se inicia dividimos este tipo de crise dependendo do sintoma inicial.
1. Crises com alterações motoras: parada da fala, movimentos clônicos ou tônicos da cabeça, braço, olhos, etc.
2. Crises com alteração da sensibilidade: formigamento nos membros, manchas visuais, cheiro ou gosto estranho sem relação com o meio, zumbido, etc.
3. Crises com distúrbios autonômicos: alteração da pulsação do coração, suor, palidez ou rubor cutâneo, dilatação da pupila.
4. Crises com alterações psíquicas: distorções da percepção do meio como por exemplo sensação de estranheza em lugares conhecidos ou de conhecer lugares desconhecidos, alteração da forma ou cor dos objetos, sensação de sair do corpo, medo ou euforia inexplicados ou distorções na percepção do tempo.
B-) Crises parciais complexas: o termo complexo aqui significa a perda da consciência durante a crise. Elas podem ser precedidas ou não por uma crise parcial simples.
1. Precedidas de crises parciais simples: Estas crises se iniciam com uma das crises descritas acima e então evoluem com perda de consciência e movimentos estereotipados, sem propósito, chamados de automatismos. Os automatismos costumam ser movimentos muito complexos como abotoar camisa, segurar pessoas ou objetos, continuar a escrever ou desenhar ou mesmo continuar a dirigir um veículo ou bicicleta. Devemos notar que no caso das crises parciais simples com alterações motoras (descritos no item anterior) os movimentos se caracterizam apenas por movimentos de balançar ou endurecer uma parte ou região do corpo.
2. Sem ser precedidas por crises parciais simples: neste tipo de crise o paciente perde a consciência desde o início da crise e apresenta automatismos.
C-) Crises parciais com generalização secundária: neste tipo de crise o paciente pode apresentar inicialmente uma das crises descritas nos itens (a) ou (b) e evoluir para uma crise tônico clônica generalizada (descrita junto com as crises primariamente generalizadas). As vezes a propagaçao da crise ocorre tão rapidamente que ela é confundida com um crise primariamente generalizada.
Síndromes Epilépticas
A maioria dos pacientes apresenta um conjunto de diferentes crises em vez de apenas um tipo. Quando este conjunto de crises é associado a outras características, como por exemplo idade, traçado típico no eletroencefalograma ou história familiar, chamamos este conjunto de síndrome epiléptica. Podemos notar que as síndromes epilépticas são apenas agrupamentos de padrões de crises e dados clínicos. Assim, algumas doenças podem estar associadas a mais de uma síndrome epiléptica e algumas síndromes epilépticas podem estar associadas a mais de uma doença. Apesar das síndromes não serem precisas quanto a origem da doença elas são pistas importantes para direcionar a investigação e tratamento dos pacientes.
As síndromes epilépticas são classificadas de acordo com os tipos predominantes de crise apresentados pelo paciente. Além dos tipos de crise é importantes a caracterização da idade de início e EEG associado. As síndromes epilépticas são divididas inicialmente em dois grupos: um onde há predomínio das crises generalizadas e outro onde predominas as crises focais. Não cabe aqui uma descrição profunda de todas as síndromes descritas em epilepsia, citaremos apenas as mais comuns em nosso meio. Para os interessados em uma classificação completa indicamos a leitura do artigo da comissão da liga internacional contra a epilepsia publicada na revista Epilepsia, ano 1989 número 30, páginas 389 a 399.
A-) Síndromes associadas às crises generalizadas:
1. Sem lesão cerebral definida (idiopática):
i. Epilepsia de ausência infantil: Esta síndrome se apresenta com crises de ausência típica que surgem na idade escolar (em torno de 6-7 anos). A apresentação habitual é a criança que começa a não ir bem na escola. As crises se iniciam e terminam subitamente e duram poucos segundos, não sendo percebidas pela criança. Podem ocorrer dezenas de crises por dia. Algumas vezes os colegas ou o professor notam períodos em que ela pára o olhar, perde o contato com o meio e volta ao normal após segundos. Como recebe informações entrecortadas, o paciente apresenta dificuldade para compreender as aulas e começa a ter notas baixas. O EEG costuma ser característico com atividade simétrica bilateral de espículas-onda de 3 Hz sobre um traçado de fundo normal. Durante a adolescência a criança pode parar de ter crises ou desenvolver crises tônico clônicas. Existe um importante fator genético nesta doença.
ii. Epilepsia de ausência juvenil: Esta síndrome cursa com crises de ausência típica porém menos freqüentes que na ausência infantil, usualmente a criança apresenta menos de uma crise por dia. A idade de apresentação costuma ser mais tardia, próxima a puberdade. A associação com crises TCG é freqüente, ocorrendo normalmente pela manhã após o paciente se acordar. Pode eventualmente apresentar crises mioclônicas. O EEG costuma ter espículas-onda com freqüência superior a 3Hz.
iii. Epilepsia mioclônica juvenil (EMJ): A EMJ tem como característica as crises de ausência, que se iniciam próximo a puberdade, acompanhadas de abalos mioclônicos, envolvendo os dois lados do corpo, mais freqüentemente pela manhã. Durante os abalos mioclônicos não há alteração da consciência. Usualmente o paciente começa a deixar cair, ou arremessar involuntariamente, copos e utensílios domésticos no café da manhã. Os sintomas são mais evidentes quando ocorre privação de sono ou durante fotoestimulação. Este tipo de crise se associa a crises do tipo grande mal e costuma responder bem ao tratamento medicamentoso.
2. Com lesão cerebral associada:
i. Síndrome de West: esta síndrome se caracteriza pela tríade de espasmos infantis, parada do desenvolvimento neuropsicomotor e hipsiarritmia no EEG. A idade de apresentação costuma ser entre o quarto e sétimo mês de vida. Usualmente as crianças têm precedente de extensa lesão cerebral, normalmente por falta de oxigênio no parto, porém em alguns casos a lesão pode não ser evidente ou conhecida.
ii. Síndrome de Lennox-Gastaut: Esta síndrome se manifesta em crianças entre 1 e oito anos de vida. Os tipos mais comuns de crise são as tônicas, as atônicas e as de ausência, podem, no entanto, também ocorrer crises tipo TCG, mioclônicas ou focais. As crises são muito freqüentes e o EEG mostra ritmo de fundo anormal com espículas-onda lentas de menos de 3 Hz. Usualmente o paciente tem retardo mental e as crises são de difícil controle.
B-) Síndromes associadas a crises focais. Nestas síndromes devemos sempre investigar presença de lesões cerebrais, como tumores ou malformações, com exames de imagem adequados.
1. Epilepsia frontal: As crises relacionadas ao lobo frontal costumam ser parciais simples ou complexas com generalização secundária. As crises costumam ocorrer diversas vezes por dia e freqüentemente durante a noite. Algumas características são freqüentes como a curta duração, pouca ou nenhuma confusão após as crises, a propagação rápida com generalização secundária, predomínio de sintomas motores com postura tônica e quedas ao solo. O lobo frontal é maior dos lobos cerebrais e engloba diversas áreas que podem se manifestar com algumas peculiaridades dependendo de onde a crise se inicia. O EEG pode, ou não, revelar o lado afetado pela doença.
2. Epilepsia Temporal: A epilepsia do lobo temporal é uma das causas mais comuns de epilepsia refratária a medicação. As crises comumente associadas a este são lobo são as crises parciais simples autonômicas e psíquicas. Normalmente o quadro evolui com crises parciais complexas e menos freqüentemente para TCG. Durante a crise parcial complexa a pessoa costuma apresentar olhar distante, movimentos mastigatórios, deglutição de saliva e, movimentos sem propósito com as mãos. Usualmente segura alguma coisa, abotoa a camisa, ou passa a mão ao esmo. Em alguns casos as crises podem ser bastante elaboradas como ficar folheando páginas ou dirigindo bicicleta ou carro. O risco de acidente é grande nestas situações, pois não há interação adequada do paciente com o meio. As crises do lobo temporal terminam geralmente seguidas por um período de confusão mental que pode ser prolongado. A epilepsia do lobo temporal freqüentemente é associada a esclerose mesial temporal.
3. Epilepsia parietal e occipital: As crises convulsivas que se originam nos lobos parietal e occipital são menos freqüentes que as originadas nos lobos frontal e temporal e serão descritas em conjunto. As crises que se iniciam no lobo parietal se caracterizam por alterações sensitivas e costumam evoluir rapidamente para crises tipo grande mal. As occipitais se caracterizam por alterações visuais como manchas escuras ou coloridas precedendo as crises tipo grande mal. As epilepsias relacionadas a lesões nos lobos parietal e occipital podem se apresentar com quadros clínicos semelhantes aos das crises que se originam nos lobos frontal ou temporal, dependendo do caminho de propagação da crise.
Lesões Cerebrais
Nosso cérebro possui mecanismos de proteção contra crises convulsivas. Para se ter convulsões é necessário que algum fator ou fatores de agressão (usualmente representados por lesões cerebrais) superem as defesas naturais do organismo. Desta maneira, uma mesma doença pode se apresentar com crises convulsivas em uma pessoa e não ter sintomas em outra. Existem assim epilepsias onde o fator de agressão é o mais importante e sua remoção pode levar à cura das crises, existem também, por outro lado, epilepsias onde a defesa do organismo é que é muito frágil sendo necessário melhorá-la para se controlar as crises. Usualmente, as crises são geradas por uma somatória entre estes dois fatores e o tratamento deve ser direcionado tanto para tratar o fator de agressão como para aumentar a defesa do organismo.
As lesões que causam epilepsias podem ser divididas em difusas ou focais. As lesões difusas acometem o cérebro como um todo enquanto as focais acometem apenas uma parte do cérebro.
Lesões difusas que podem causar epilepsia. Usualmente as lesões difusas são decorrentes de agressões que acometem todo o cérebro, como por exemplo quando há falta de oxigênio ou nutrientes durante a formação da criança ainda no útero da mãe, no parto ou na infância. No entanto, nem todos os casos são relacionados a fatores de agressão. Algumas doenças são devido a alterações celulares determinadas geneticamente. Infelizmente algumas lesões não são vistas nos exames de imagem atuais, e o diagnóstico deve ser feito com base na história, achados de EEG e evolução da doença.
Lesões focais que podem causar epilepsia. As lesões focais devem ser sempre investigadas no caso de epilepsias. Os tipos mais comumente associados às epilepsias são doenças crônicas de crescimento muito lento, como os tumores cerebrais benignos e as malformações vasculares ou corticais. No caso da epilepsia do lobo temporal a esclerose mesial temporal é causa comum de refratariedade a medicação anti convulsivante.
Tumores cerebrais: Qualquer tumor cerebral pode se manifestar inicialmente com crises convulsivas. Todo paciente que começa a apresentar crises convulsivas na idade adulta deve ser investigado com o intuito de se afastar tumores como causa das convulsões. No entanto, existem alguns tumores de crescimento lento que podem estar associados a epilepsias com anos de evolução. Os tipos mais comuns são os Oligodendrogliomas, os Tumores Disembrioblásticos Neuro-epiteliais (DNET), os Gangliogliomas e os Gangliocitomas. Existem também lesões de crescimento tão lento, que se questiona se são tumores verdadeiros, como os Hamartomas. Em geral a retirada por completo dos tumores deixa 80% dos pacientes livres de crises.
Malformações vasculares: Dois tipos de malformações vasculares são freqüentemente associados a epilepsias: os angiomas cavernosos (também conhecidos como cavernomas) e as malformações arteriovenosas (ou MAV). Os cavernomas são altamente epileptogênicos e frequentemente causam crises de difícil controle medicamentoso, por outro lado, eles também podem se manifestar no organismo com sangramentos que podem gerar dor de cabeça ou paralisias de membros. A localização e o tamanho dos cavernomas, juntamente com o tipo e intensidade dos sintomas, deve ser levado em conta na hora de se optar pelo tratamento mais adequado. No caso das malformações arteriovenosas a presença, ou não, de epilepsia não costuma ser o mais importante no quadro clínico.O risco de sangramento é maior que no cavernoma e as seqüelas neurológicas mais comuns.
Malformações cerebrais: Existem dezenas de diferentes tipos de malformações cerebrais. Algumas cursam com crises convulsivas enquanto outras são acompanhadas de retardo mental de intensidade variada. Nos últimos anos nosso conhecimento a respeito das malformações tem aumentado graças a melhoria dos métodos de imagem, principalmente a ressonância magnética, que tem sido capaz de identificar cada vez mais lesões imperceptíveis pelos métodos antigos. As malformações associadas a epilepsias podem ser dividas em distúrbios de migração e de organização neuronal. No grupo com distúrbios de migração estão as lisencefalias e as heterotopias. Entre as patologias associadas a desorganização dos neurônios estão a polimicrogiria, as microdisgensias e as displasias focais. Existe também um terceiro grupo de malformações cerebrais que envolve não apenas o neurônio, mas as células ao redor deles, chamadas de glia. Neste grupo encontramos a hemimegaloencefalia.
Esclerose mesial temporal (EMT). A EMT é um achado freqüente nos pacientes com epilepsia do lobo temporal. A esclerose mesial temporal não tem nada a ver com o termo “esclerosado”, usado no meio leigo como sinônimo de demência. A EMT se caracteriza por atrofia de partes do hipocampo, amígdala e estruturas localizadas na parte mais interna do lobo temporal (medial em contraposição a lateral). Apesar de ter sido descrita há quase 200 anos, ainda persistem dúvidas quanto ao seu papel na epilepsia. Acredita-se hoje que esta alteração esteja relacionada à maior gravidade das crises, no entanto, crises repetidas podem piorar a atrofia da EMT. Desta maneira podemos dizer que a EMT pode ser causa e conseqüência das crises epilépticas. Resta ainda dizer que não é obrigatória a associação entre EMT e epilepsia, algumas pessoas podem apresentar EMT e não apresentar epilepsia.
Cicatrizes cerebrais: Alguns traumas cranianos podem causar cicatrizes no cérebro que podem levar a crises convulsivas. Raramente estes quadros levam a epilepsias de difícil controle medicamentoso.
Epilepsia
Epilepsia
Psicologia da Saúde
Aplicação dos conhecimentos do campo da Psicologia ao processo de saúde-doença, visando maximizar o potencial humano para mudança de pensamentos, comportamentos e emoções relacionados ao adoecimento e sofrimento.
O Setor de Psicologia da Saúde do Instituto Neurológico de São Paulo tem como objetivo empregar as estratégias psicoterápicas embasadas em estudos clínicos controlados e que demonstram eficácia e segurança, para as diversas condições clínicas e/ou cirúrgicas que se beneficiarão de um tratamento multidisciplinar, preconizado pelos principais serviços de saúde do mundo.
Biofeedback
Consiste na utilização de sofisticados instrumentos eletrônicos que auxiliam na identificação e controle de reações fisiológicas (ex. frequência cardíaca, sudorese, resistência galvânica da pele e etc.) que estão envolvidas em condições gerais de saúde, maximizando os efeitos da psicoterápica convencional e reduzindo custos do tratamento.
Psico-Oncologia
Consiste na aplicação dos conhecimentos advindos de diferentes áreas do cuidado humano dirigidas a promover à qualidade de vida, enfrentamento da dor, oferecer suporte ao paciente e familiares que lidam com as questões relacionadas ao câncer.
Principais Intervenções:
• Aceitação da doença e reestabelecimento da esperança
• Adesão ao tratamento (ex. clínico, cirúrgico, fisioterápico, fonoaudiológico e etc.)
• Modificação do estilo de vida (ex. dieta, exercício físico, tabagismo, etilismo e etc.)
• Intervenção em crise
• Promoção da qualidade de vida
• Tratamento dos transtornos do sono
• Doenças psicossomáticas (ex. fatores psicológicos que afetam condições médicas gerais)
• Transtornos mentais (ex. depressão, ansiedade e etc.)
• Sintomas psicológicos (ex. angústia, irritabilidade e etc.)
Programas Especiais:
• Programa de Controle do Estresse
• Programa de Cessação do Tabagismo
• Programa de Manejo da Dor Crônica
Atendimento:
• Grupo
• Individual
Terapia Cognitivo Comportamental
A Terapia Cognitivo-Comportamental vem se expandindo velozmente em nosso meio profissional, sendo absorvida em diferentes contextos clínicos e instituições de saúde. A existência de um modelo compreensivo, baseado em uma filosofia pragmática, na utilização de estratégias cientificamente embasadas, no diálogo íntimo com a Psiquiatria e demais neurociências e uma relação terapêutica ética e humanizada, permite sustentar a afirmação que a Terapia Cognitivo-Comportamental é uma das principais opções de tratamento que atualmente responde à realidade social, científica e econômica brasileira e mundial.
A substituição de cognições disfuncionais por pensamentos mais flexíveis e pautados na interação entre indivíduo e seu ambiente é o principal objetivo deste processo psicoterápico.
O Centro de Estudos em Neurociências ”Prof. Dr. Raul Marino Jr.” do Instituto Neurológico de São Paulo (INESP) e sua equipe multidisciplinar propõem o Curso de Especialização em Terapia Cognitivo-Comportamental.
Este curso tem como principal objetivo oferecer formação consistente sustentada na teoria e prática supervisionada, visando habilitar profissionais psicólogos e Psiquiatras para realizar a terapia cognitivo-comportamental de pacientes psiquiátricos, neurológicos e neurocirúrgicos, assim como atuar como membro de equipe multiprofissional ou em consultório próprio.
Agende: Telefone e WhatsApp: (11) 3287-1130
Horário: Segunda a sexta-feira, das 9h às 18h. Alguns sábados sob agendamento especial.
Agendamento online: (11) 3287-1130
Conheça nosso curso de Terapia Cognitivo Comportamental.
Terapia Ocupacional
Psicologia da Saúde
Psicologia da Saúde
Endocrinologia e Neuroendocrinologia (Endocrinologista e Neuroendocrinologista)
Dra. Maria Ângela Zaccarelli Marino
Endocrinologista e Neuroendocrinologista
Especialista Cínica em Hormônios, Fertilidade, Metabolismo, Emagrecimento e Saúde do indivíduo.
Sobre a Endocrinologia
A Endocrinologia é uma especialidade médica que trata os distúrbios hormonais relacionados às glândulas do corpo, como tireoide, testículos, ovários, adrenais, paratireoides e hipófise. Também engloba o tratamento da infertilidade masculina e feminina, diabetes mellitus, obesidade e doenças do metabolismo.
A Dra. Maria Ângela Zaccarelli Marino é médica endocrinologista e neuroendocrinologista com vasta experiência no diagnóstico e tratamento de doenças hormonais que afetam diretamente a saúde, o bem-estar e a qualidade de vida.
Ela atua com foco em casos complexos e comuns da endocrinologia, oferecendo um atendimento humanizado, moderno e baseado em evidências. Seu trabalho é voltado tanto à prevenção quanto ao tratamento de distúrbios hormonais que impactam o dia a dia das pessoas, como:
Emagrecimento e Obesidade
Tratamento médico da obesidade com abordagem personalizada, incluindo:
- Estratégias seguras para emagrecimento saudável
- Prescrição de medicamentos
- Controle da compulsão alimentar
- Reeducação alimentar com foco no metabolismo
- Avaliação hormonal completa para entender por que o paciente não emagrece
Palavras-chave SEO: endocrinologista para emagrecer, tratamento de obesidade, médico para emagrecer SP, emagrecer com endocrinologista
Distúrbios da Tireoide
A tireoide é uma glândula essencial para o equilíbrio do corpo. A Dra. Maria Ângela trata:
- Hipotireoidismo e hipertireoidismo
- Nódulos e bócio
- Doença de Hashimoto
- Ajustes finos da reposição hormonal para otimizar energia e disposição
Palavras-chave SEO: tratamento de tireoide, endocrinologista para hipotireoidismo, nódulo na tireoide SP
Infertilidade e Saúde Hormonal Feminina
A saúde hormonal é fundamental para a fertilidade e o equilíbrio feminino. Atuação em:
- Síndrome dos Ovários Policísticos (SOP)
- Irregularidade menstrual
- Infertilidade de causa hormonal
- Reposição hormonal individualizada
- Menopausa e climatério com foco em qualidade de vida
Palavras-chave SEO: endocrinologista para SOP, infertilidade hormonal, tratamento da menopausa, hormônios femininos
Doenças Metabólicas e Pré-Diabetes
Prevenção e tratamento de doenças silenciosas, com foco em:
- Resistência à insulina
- Pré-diabetes e diabetes tipo 2
- Colesterol e triglicérides alterados
- Esteatose hepática (gordura no fígado)
- Avaliação completa do metabolismo
Palavras-chave SEO: tratamento de resistência à insulina, endocrinologista para pré-diabetes, gordura no fígado, endocrinologista para colesterol
Neuroendocrinologia e Distúrbios da Hipófise
Além da endocrinologia clínica, a Dra. Maria Ângela também realiza atendimentos em neuroendocrinologia, área que cuida de distúrbios hormonais ligados ao sistema nervoso central, especialmente à glândula hipófise, considerada a glândula mestra do corpo humano. Ela controla praticamente todas as outras glândulas do organismo.
Atendimento especializado em:
- Fertilidade e infertilidade hormonal
- Adenomas hipofisários (tumores benignos da hipófise)
- Prolactinomas
- Doença de Cushing
- Acromegalia
- Hipopituitarismo
- Acompanhamento após neurocirurgia
Palavras-chave SEO: tumor na hipófise, endocrinologista para prolactinoma, especialista em hipófise, neuroendocrinologista SP
Atendimento e Localização
A Dra. Maria Ângela atende em consultório de fácil acesso na cidade de São Paulo, oferecendo também a opção de consultas online por telemedicina, com toda a segurança e comodidade.
📍 Localização: Av. Angélica, 2530 – Conj. 36, São Paulo – SP
📞 Telefone e WhatsApp: (11) 3287-1130
🕒 Atendimento: das 9h às 18h, de segunda a sexta-feira. Alguns sábados em regime de exceção.
🌐 Agendamento online: (11) 3287-113
Google Ads – Anúncios Otimizados
Títulos:
- Endocrinologista em SP
- Emagrecimento com Segurança
- Tratamento de Tireoide e SOP
- Especialista em Metabolismo
- Infertilidade e Obesidade
- Controle Hormonal Feminino
Descrições:
- Tratamento médico de obesidade, tireoide, SOP e infertilidade. Agende sua consulta!
- Emagrecimento, metabolismo, tireoide e saúde hormonal. Atendimento humanizado.
Callouts (Extensões de anúncio):
- Emagrecimento supervisionado
- Distúrbios da tireoide
- SOP e infertilidade
- Consulta presencial ou online
- Localização central em São Paulo
- Avaliação metabólica completa
- Especialista em hormônios
Agende sua consulta com a Dra. Maria Ângela Zaccarelli Marino
Comece hoje mesmo sua jornada de saúde e equilíbrio hormonal.
Telefone e WhatsApp: (11) 3287-1130
Endocrinologia e Neuroendocrinologia (Endocrinologista e Neuroendocrinologista)
Endocrinologia e Neuroendocrinologia (Endocrinologista e Neuroendocrinologista)
Dor
Frente às dificuldades no controle dos quadros dolorosos através de medicações convencionais ou especiais, medidas físicas (fisioterapia) e terapias adjuvantes (acupuntura, psicoterapia), dor associada à progressão de câncer, certos tipos de dor facial ou em segmentos do corpo, pode-se indicar procedimentos de competência do neurocirurgião para modificar, amenizar ou tratar a evolução do quadro. São considerados procedimentos de exceção, para as raras situações de intratabilidade clínica (uma vez que se dispõe de medicações mais modernas e eficazes), não isentos de riscos (infecções, seqüelas neurológicas leves a graves, efeitos indesejados), e portanto devem ter sua indicação individualizada, com análise adequada da doença, histórico de medicações e avaliação física e neurológica minuciosas feitas pelo neurocirurgião.
Tipos de Dor Tratáveis por Procedimentos Neurocirúrgicos
1. Neuralgia do Trigêmeo
-
Dor facial intensa, em choque, unilateral, nos territórios do nervo trigêmeo (face, mandíbula, testa).
-
Pode ser tratada com:
-
Radiocirurgia estereotáxica (como Gamma Knife)
-
Descompressão microvascular
-
Termocoagulação ou balão percutâneo
-
Lesão por radiofrequência
-
2. Dor Lombar Crônica (Lombalgia) e Ciática (Lombociatalgia)
-
Dor de coluna persistente, irradiando ou não para as pernas.
-
Tratamentos possíveis:
-
Estimulação medular (SCS – Spinal Cord Stimulation)
-
Cirurgia descompressiva ou artrodese
-
Bloqueios e rizotomias
-
3. Dor Cervical Crônica (Cervicalgia) com ou sem Irradiação
-
Dor na região do pescoço e ombros, podendo irradiar para os braços.
-
Tratamentos incluem:
-
Rizotomia cervical
-
Estimulação medular ou cervical
-
Cirurgias descompressivas ou de estabilização
-
4. Dor Oncológica Incontrolável
-
Dor relacionada a tumores malignos ou metástases que não respondem a opioides ou outros recursos clínicos.
-
Abordagens possíveis:
-
Cordotomia (lesão seletiva da via espinotalâmica)
-
Radiocirurgia para metástases cerebrais e ósseas
-
Implantes de bomba intratecal para morfina ou baclofeno
-
Estimulação cerebral ou espinhal paliativa
-
5. Síndrome de Dor Complexa Regional (SDCR / Distrofia Simpático-Reflexa)
-
Dor intensa, contínua, de caráter autonômico, após trauma ou cirurgia.
-
Tratamentos neurocirúrgicos:
-
Estimulação da medula espinhal
-
Simpatectomia por radiofrequência
-
Técnicas ablativas em casos refratários
-
6. Dor Neuropática Central
-
Dor causada por lesões do sistema nervoso central (ex: AVC, esclerose múltipla, trauma raquimedular).
-
Possibilidades terapêuticas:
-
Estimulação talâmica (DBS)
-
Lesões talâmicas seletivas (talamotomia)
-
Estimulação medular ou cortical motora
-
7. Neuralgia Occipital
-
Dor na região posterior da cabeça e pescoço, geralmente associada ao nervo occipital maior.
-
Abordagens incluem:
-
Bloqueios anestésicos
-
Neurotomias por radiofrequência
-
Estimulação de nervo occipital
-
8. Dor Fantasma (após amputações)
-
Dor na região de membros amputados, com sensação de presença dolorosa do membro.
-
Tratamento:
-
Estimulação cortical motora
-
Estimulação medular
-
Terapias multimodais com suporte neurocirúrgico
-
9. Radiculopatias Severas (compressões nervosas crônicas)
-
Dor irradiada (braços ou pernas) por compressão nervosa que não responde a tratamento clínico.
-
Soluções cirúrgicas:
-
Foraminotomias, discectomias, artrodeses
-
Rizotomias ou neurotomias seletivas
-
10. Dor pós-herpética
-
Dor persistente após infecção pelo herpes zóster, geralmente em idosos.
-
Tratamentos avançados:
-
Estimulação medular
-
Bloqueios neurolíticos ou termocoagulação
-
11. Dor Refratária em Parkinson e Doenças do Movimento
-
Dor relacionada a distonia, rigidez e postura.
-
Tratamentos funcionais:
-
Estimulação cerebral profunda (DBS)
-
Estimulação espinhal complementar
-
Técnicas Neurocirúrgicas Utilizadas
-
Estimulação da Medula Espinhal (SCS)
-
Estimulação Cerebral Profunda (DBS)
-
Radiocirurgia (Gamma Knife, CyberKnife)
-
Neurotomias e Rizotomias (por radiofrequência ou termocoagulação)
-
Cordotomias e mielotomias ablativas
-
Implante de bomba intratecal de analgesia
-
Estimulação cortical motora
-
Cirurgias descompressivas da coluna
Dor
Dor
Conheça Nossas
Especialidades


AGENDE UMA CONSULTA
Fale com a nossa equipe
Entre em contato preenchendo o formulário e responderemos sua mensagem.